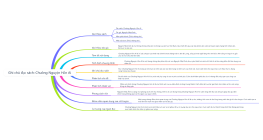
THĂM DÒ CHỨC NĂNG
2024-09-21 15:19:30 109 0 Báo cáo 0
0
Đăng nhập để xem toàn bộ nội dung
Khám phá chi tiết về các phương pháp thăm dò chức năng tim mạch và hô hấp với sơ đồ tư duy chi tiết này. Nội dung bao gồm các yếu tố của điện tâm đồ bình thường, từ nhịp xoang đến các giá trị sóng và khoảng thời gian. Bạn sẽ hiểu rõ về các hội chứng rối loạn hình dạng sóng, tăng gánh nhĩ và thất, cùng với các tiêu chuẩn chẩn đoán như chỉ số Sokolov-Lyon và các biến đổi ST-T. Sơ đồ cũng đề cập đến nghiệm pháp dung nạp glucose đường uống, chỉ định tầm soát tiểu đường thai kỳ, và các kỹ thuật xét nghiệm liên quan. Ngoài ra, nó còn cung cấp thông tin về các dạng sóng điện não, kỹ thuật thực hiện tinh dịch đồ, và các thông số hô hấp ký quan trọng. Tất cả các thông tin này sẽ giúp bạn nắm bắt và áp dụng kiến thức y khoa một cách chính xác và hiệu quả, đồng thời tối ưu hóa quá trình chẩn đoán và điều trị bệnh nhân.
Tác phẩm khác của tác giả
Dàn ý / Nội dung
11. Hô hấp ký
Các thông số
Chứa đứng của phổi
Dung tích hít vào
(C/ I )
IC = IRV + TC
IRV
Thể tích dữ trự hít vào
TC
Thể tích khí lưu thông
Dung tích cặn chức năng
( Capacity/ R / Functional)
FRC = ERV + RV
ERV
Thể tích dữ trự thở ra
RV
Thể tích khí cặn
Dung tích sống
( Capacity / Vital)
VC = IRV + TC + ERV
Giá trị > 80%
Có 4 dạng VC
DTS thở chậm
( SVC)
Thỏa cố gắng hết sức , không cần nhanh
DTS thở ra mạnh
(FVC)
Thỏa : mạnh , nhanh , hoàn toàn hết sức
DTS hít vào
( IVC)
Trước đó thở ra hết sức -> hít vào hết sức
DTS thở 2 thì
(VC2)
Bn yếu mệt
Hít vào tối đa -> nghỉ ngơi -> thở ra tối đa
Thông thoáng Đường dẫn khí
FEV1
Thể tích khí thở ra tối đa giây
( F : Forced)
Phân loại GĐ bệnh phổi TN MT
FEV1/ VC
Tiffeneau
Mức độ chung giãn
Mức độ thông thoáng của đường hô hấp
FEV1/ FVC
Gaensler ( F = Fast VC)
PEF
Lưu lượng đỉnh
P : Peak
Thở ra mạnh của FVC
Mức độ hen PQ
FEF 25-75
Lưu lượng nữa giữa của FVC
RL TK tắc nghẽn ở đường DK nhỏ
MEF 75%,50%,25%
Lưu lượng tối đa bất kì của FVC
PQ lớn, vừa , nhỏ
MVV
M = Max / TK phút tối đa
Khả năng dữ trự lớn của phổi
TK do thở vừa sâu, vừa nhanh hết sức trong 12s
Xác định các HC
1. HC hạn chế
Nhận biết
VC / FVC
( % dự đoán)
Giá trị
<80%
2. HC tắc nghẽn
Nhận biết
Chỉ số ( % act)
Giá trị CĐ
< 70 % (Già)
>70 % ( < 60t)
Phân loại
Mức độ
<40
Nặng
40-60
TB
>60
Nhẹ
3. Test dãn PQ
GINA
PEF > 20%
(Change)
Test
FEV1 / FVC/ VC
>200ml ( act)
Và > 12%
10 . RL dẫn truyền
Tắc độc đạo
Block xoang nhĩ
Block xoang nhĩ - > Mất P và QRS
Tính chất
分支主题
PP
Khi có PP ngắn nhất
có Khoảng nghỉ < 2 PP đi sau đó
RR
Ngắn dần
PQ hằng định
Khoảng nghỉ đột ngột , > 2 hoặc bội số PP
Dẫn truyền xoang nhĩ bị đứt
-> Trung tâm tạo nhịp cáp 2 , cấp 3
Phân biệt
Ngoại tâm thu nhĩ bị block
Block nhĩ thất
Độ 1
PR> 0,2 s
Block nhĩ thất độ 2 - > Có sóng P
Tính chất
分支主题
PP
đều nhau
RR
Ngắn dần
PR
dài dần
Qui luật
2/1 -> 2 P- 1 QRS
PR không đổi
Phân ly nhĩ thất
P và QRS không liên hệ
PP đều nhau , QRS dđều nhau
TS nhĩ ( 70l/p) > TS thất ( <60l/p)
Tắc nhánh
Tắc nhánh -> Trục lệch , QRS dãn rộng
Nhánh phải
V1, V2, V3R ( aVR)
Dạng rsR'
Trục lệch phải
QRS dãn rộng
VAT (P) > 0,05s
ST-T ngược chiều QRS
V5,V6 , ( D1 , avL )
qRS với S dãn rộng có móc
ST-T ngược chiều QRS
Nhánh trái
V5,V6
(D1, avL)
R dãn rộng , có móc hay
Trát đậm R có dạng chữ M )
Không có q và s
Trục lệch trái
QRS dãn rộng
VAT (T) > 0.09s
ST-T ngược chiều QRS
V1, V2 V3R
rS hoặc QS với S dãn rộng, có móc
ST-T ngược chiều QRS
Tắc phân nhánh trái
Dấu hiệu
Q1-S3
q nhỏ
D1, aVL
r nhỏ , S sâu rộng
D2,D3,aVF
Tăng điện thế QRS ở CĐ chi
S1-Q3
r nhỏ, S sâu rộng
D1, aVL
q nhỏ
D2,D3, avF
Tăng điện thế QRS ở chuyển đạp chi
Không có bằng chứng dày thất phải
Trục
Trục lệch trái
>= - 60 độ ( tối thiểu 45 độ)
Trục lệch phải
>= 120 độ ( tối thiểu 90 độ)
Nhánh nội điện
avL
> 0.045s
avF
> 0.045 s
HC kích thích sớm
PR < 0,12s
WPW
Có sóng delta < 0.08 s
Delta (+) tất cả CĐ trước tim
Typ A
Delta (-)
Typ B
QRS > 0,1 s
ST-T biến đổi thứ phát trái chiều sóng dela
LGL
QRS, ST-T bình thường
PR = 0,12s
KT sớm do sợi Mahaim
9. RL tạo nhịp
1. Ngoại tâm thu
ĐN
Là nhịp đến sớm ( RR'< RR)
NTT trên thất
Thường không nguy hiểm.
K cần điều trị
分支主题
NTT nhĩ
P' có móc/ dẹt/ âm khác P bình thường
NTT bộ nối
Không P'
Không hoàn toàn
RRR'< 2RR ( R'R >= RR)
分支主题
Bình thường
Dần truyền lệch hướng
QRS' dãn rộng, ST-T' thứ phát
NTT tại thất
Nguy hiểm
Không P'
Hoàn toàn
RR'R = 2 RR ( R'R> RR)
QRS dãn rộng >= 0,13s
NTT thất trái
QRS Block nhánh phải
( Nguy hiểm)
NTT thất phải
QRS Block nhánh trái
2. Nhịp nhanh
phát xung nhanh hơn nút xoang
Các loại nhịp nhanh
Định nghĩa
Bệnh Bouveret . Cấp cứu nội khoa khi gây RL huyết đọng
Subtopic 2
Nhịp tim
!40-220 ck/ 1p
Rất đều
Nhịp nhanh nhĩ
Có sóng P
Nhịp bộ nối
Không có sóng P
Phân ly
Nhĩ do nút xoang chủ nhịp
70-80 CK/p
TS thất
170CK/p và không đều
QRS
Bình thường
dãn rộng, ST-T thứ phát
3. Cuồng
Cuồng nhĩ
F răng cưa
TS 300 CK/p
QRS bình thường
Cuồng thất
Dao động cao
TS 250 CK?p
QRS dãn rộng , không thấ F nữa
4. Rung
Rung nhĩ
f lăn tăn
f= 400-600 CK/p
Loạn nhịp hoàn toàn ( RR không đều)
QRS dãn rộng
RUng nhĩ + dẫn truyền lệch hướng
Rung nhĩ + WPW
RUng thất
QRS ngoằn nghèo không theo quy luật
Xoắn đỉnh
Lá cờ bay trong gió
7. Hệ số thanh lọc
Các CT cần nhớ
Hệ số thanh lọc
Cx = (Ux x V) /P x
Đơn vị
Cx
ml/p
Ux = NT
mg/ml
V
mg/p
Px = HT
mg/ml
Độ lọc cầu thận
GFR = Cx x 1,73 x 60 / căn( (cc x cn)
Lượng máu qua thận
Máu-thận = Ht-thận/ (1 - Hct)= CPAH ( 1-HCt) ( Hệ số thanh lọc của PAH để đo lưu lượng Ht- thận
Tỉ lệ lọc
PP = Ht -thận/ máu- thận = C in/ C PAH
8 .Bệnh mạch vành
Cơ chế hình ảnh soi gương
1. TMCBCT
Sóng T kém đặc hiệu
T đảo chiều
(-) V5,V6, D1, D2
T cao nhọn, đối xứng
DH sớm của TMCT xuyên thành
ST chênh xuống >= 1 mm
Ít nhất 2 CĐ
Kéo dài 0,08 s
2. NMCT
Hình ảnh
T thiếu máu
Âm
Tổn thương xuyên ngoại tâm mạch
ST tổn thương
ST chênh lên
ST sinh lí
Hình mặt cười
Q hoại tử
Q>= 2 mm
hoặc Q >= 1/4 R
Q >= 0.04 s
GĐ
Tối cấp
6h đầu
HA bia mộ
Cấp
1-2 ngày
T 2 pha ( Sóng vành Pardee)
Bán cấp
Vài ngày - vài tuần
T âm nhọn đx
Q hoại tử
Muộn
4 tuần
St đẳng điện
Q hoai tử
Vị trí
Trước vách
V1-V3
Trước mỏm
V2-V3, V4-5
Trước bên
V5-6, aVL, D1
Thành hoành
D2,D3 , aVF
Thành sau
V7.V8
1. Điện tâm đồ bình thường
Nhịp xoang
Luôn có sóng P đi trước QRS
Nhĩ- thất còn liên hệ
PR không đổi , có độ dài 0,12-0,2s
Dẫn truyền bth
P luôn (+) : D1, D2/ aVF / V5, V6
P ( -) : aVR
Chủ nhịp nằm nhĩ (P)
Các sóng , khoảng
Là
Khử cực 2 nhĩ
Sóng tròn, +- có móc hay 2 pha
TG dẫn truyền từ nhĩ xuống thất
Khử cực 2 tâm thất
Tái cực 2 tâm thất
TG tâm thu điện học
Điểm J -> đầu sóng T
Tái cực cơ trụ, tái cực hệ Purkinje
Giá trị bth
TG
<= 0.11s
Biên độ
<= 2 mm
PR
0,12 - 0,2 s
TLN TS tim
VD : bệnh lí Nhịp tim 150l/p . PR =0,2s
QRS
Chỉ số Sokolov - Lyon
R max ( V5) + S sâu ( V1 ) < 35 mm
Chỉ số phì đại thất trái
Giải thích
R cao dần, S nông dần
R cao max ở bên T
S sâu nhất trên P
CĐ phải : V1
CĐ trái : V 5
R cao bên phì đại, S sâu bên hình ảnh soi gương
Thời gian
Chung cả QRS
0,06 - 0,1s
Nhánh nội điện ( V.A.T)
TG dẫn truyền từ nội tâm mạc ra ngoại tâm mạc
Đầu QRS -> sóng (+) cuối cùng
V.A.T ( P) : 0.035s ( V1, V2)
VAT ( T) : 0,045 s ( V5, V6)
Sóng Q < 0,04s
Biên độ
QRS
5-20 mm
Sóng q
V5,V6 và 1-2mm ( <1/4 R đi sau)
T
Sóng tù đầu, không xân xứng, chiều lên thoai thoài, chiều xuống dốc
TG Gián tiếp qua QT
Biên độ : QRS
Cùng chiều và độ cao <1/2 QRS
V1 -> V6 : -> sóng T chuyển từ ( -) -> (+)
QT
TL nghịch với TS tim
Tim càng chậm -> Trị số càng nhỏ thì QT có giá trị càng dài
TS tim = 80l/p -> QT = 0,34s +- 0.04s
ST
Mềm mại, dốc lên , tx sóng T không tạo góc
Biên độ
Đẳng điện
chênh hợp lệ
Chênh lên
< 1mm CĐ ngoại biên
<2 mm CĐ trước tim
Chênh xuống
< 0.5 mm ở tất cả CĐ
Sóng U
Bình thường
Dẹp , cùng chiều, nhỏ hơn sóng T ( V3)
Bệnh lý
U > T : Hạ K máu
2. Hội chứng RL về hình dạng sóng
2. Tăng gánh nhĩ phải
分支主题
Tác động lên nhĩ phải
Hẹp/ hở van 3 lá
Tăng áp lực trong buồng thất phải
Hẹp val 2 lá
Lớn nhĩ phải
D2
P cao >= 3mm , nhọn, đối xứng
V1
(+) hoặc 2 pha với pha (+) cao > 2.5 mm , rộng
Trục lệch P khoảng 60-90 độ
QRS ở V1 có dạng QR ( DH Sodi Pallares)
2. Tăng gánh thất phải
分支主题
Bệnh về phổi
Tăng áp phổi
Thuyên tắc phổi
Bệnh phổi mãn tính
Bệnh về tim
Hẹp van 2 lá
Bệnh tim bẩm sinh ( tứ chứng Fallot, hẹp ĐM phổi , thông liên nhĩ , thông liên thất, còn ống ĐM
分支主题
Truc điện tim
Lệch phải
Hình ảnh trực tiếp V1- V2
R cao >= 7mm + ST chênh xuống, T ( -)
Tăng gánh thất phải kiểu tâm thu
R không cao có dạng block nhánh P ( rS với S có móc , rsr's',..)
Tăng gánh thất phải kiểu tăn gánh tâm trương
R không cao mà có dạng rS suốt V1-V6 hoặc QS
tăng gánh thất phải trong bệnh tâm phế mạn
Nhánh nội điện muộn > 0.035s
ST-T biến đổi thứ phát
Ngược chiều QRS
Hình ảnh gián tiếp V5-V6
S sâu hơn bình thường
Vùng chuyển tiếp sang trái
Chỉ số : RV1 + SV5 >=11
1. Tăng gánh nhĩ trái
分支主题
Tác động lên nhĩ trái
Hẹp/ hở van 2 lá
Tăng áp lực thất trái
Hẹp/ Hở val ĐMC
Lớn nhĩ trái
D2
P rộng >=0,12s
2 đỉnh có móc
V1
(-) hoặc 2 pha với pha (-) rộng > 0.04 s , có móc
Trục sóng P lệch trái 40-0 độ
1. Tăng gánh thát trái
分支主题
THA
Bệnh tim
Van tim , hẹp ep ĐMC , TMCB
Bệnh nội tiết
Basedow, cushing
Vận động viên
Tăng gánh thất trái sinh lý , phục hồi sau khi ngưng tập luyện
Phì thất trái
Trục điện tim
Lệch trái
Hình ảnh trực tiếp V5-V6
R cao > 25mm ( ngực dày)
q hơi sâu nhưng không rông, s mất hoặc rất nhỏ
V.A.T > 0.045s
ST-T biến đổi thứ phát
Tăng gánh thất trái
Kiểu tăng gánh tâm trương
ST bình thường hay hơi chênh xuống
T dương, nhọn
Kiểu tăng gánh tâm thu
( đồng tâm)
ST chênh xuống , T (-)
Hình ảnh gián tiếp V1-V2
r nhỏ hoặc mất
S sâu
Vùng chuyển tiếp dịch sang phải
Chỉ số
Sokolov - Lyon >= 35mm
RV6 + SV1
Du Shane : Q ở V5,6 saau > 4mm
Cornel nam > 28m; nữ > 20 mm
RavL + S V3
3. Tăng gánh 2 nhĩ
Lớn 2 nhĩ
D2
cao, rộng
V1
Sâu, rộng
3. Tăng gánh 2 thất
Tiêu chuẩn
R cao và ST-T âm V1-2 và V5-V6
R cao và ST-T âm ở V5-V6 nhưng trục lệch phải mạnh > 100 độ
RS biên độ 50 mm ở V3-4
分支主题
R cao và ST-T âm ở V1-2 và V5-6
R cao và ST-T âm ở V5-6 nhưng trục ECG lệch phải mạnh > 100 độ
RS với biên độ cao khoảng 50mm V3-4
3. Nghiệm pháp dung nạp Glucose đường uống
1. Tiêu chuẩn CĐ ĐTD
HbA1C >= 6.5 %
NP dung nạp Glu >= 200 mg/ dL
Chính xác
Đường huyết lúc đói >= 126 mg/dL
Dễ thực hiện trên LS
Đường huyết bất kì >= 200 mg/dL + trchung 4 nhiều
2. Tiền ĐTĐ
RL đường huyết lúc đói : 100-125 mg/dL
NP dung nạp Glu 140-199 mg/dL
HbA1 = 5.7 - 6.4 %
3. Đường huyết thai kì
Tiêu chuẩn
ĐH bất kì >= 200 mg/dl + trchung
ĐH lúc đói > = 126 mg/dL
HbA1c >= 6.5 %
Tiếp cận
NP dung nạp GLu
2 bước Theo Carpenter- Coustan
XN sàng lọc : Uống 50g Glu vào 24-28 thai kì
Glu sau test 1h >= 140 mg/dL
Cần làm bước 2
XN đường huyết 0h
Sau khi nhin đói 8-14h
Uống 100g
Glu sau 1-2-3h test
>=2 chỉ số bất thường
Khi đói
<95 mg/dL
Sau 1 h
<180 mg/dl
Sau 2 h
<155 mg/dL
Sau 3h
<140 mg/dL
1 bước thep IADPSG
XN đường huyết 0h
Nhịn đói 8-14h
Uống 75g Glu pha 200 ml nước
Uống trong 5 p
4 . Chỉ định tầm soát
Có yếu tố nguy cơ
THA , bệnh mạch vành, sinh con > 4000kg , TS GĐ
> 45 t
ĐTĐ thai kì
= NP dung nạp Glu
Ở tuần 24-28 thai kì
Thực hiện lại 6 tuần sau sinh để phân loại chính xác
5. Kỹ thuật
Đường huyết đói ( FPG)
Đường huyết TM
quay ly tâm tách bỏ hồng cầu
Đường huyết mao mạch
Các yếu tố ảnh hưởng
Yếu cơ, rung giật
Ra mồ hôi nhiều
sát trùng alcool đợi khô
Nặn máu đầu ngón tay, mà không vuốt dọc ngón tay
Nồng độ Glu trong huyết tương hay huyết thanh
Dung nạp Glu ( OGTT)
Nhịn ăn trước khi lấy mẫu 8h
Uống dd gồm 75g Glu pha 300 mL nước , uống trong 5p
Đối với trẻ em, uống 1,75g/kg)
Yếu tố ảnh hưởng
Nhiễm trùng
Suy dd
Chấn thương tâm lý ( stress)
Thuốc ( Thiazid, corticoid, ức chế beta
KT
Đo Glu lúc đói 0h
Đo Glu 2h sau uống dd Glu
Lấy mãu TM / Nếu lấy máu mao mạch x 100/90
HbA1C
Phản ánh " đường huyết TB" chính xác hơn đường huyết lúc đói
Khuyết
Thiếu máu cấp/ mạn
Bệnh lý Hemoglobin
Không phản ánh được sự thay đổi Glu cấp tính
CT chuyển đổi
Đường huyết TB = 120 + 30 ( HbA1C-6)
1% HbA1C phản ánh thay đổi 30 mg/dL
6% tương ứng đường huyết TB 120 mg /dL
4. Test thử thai nhanh
1. Nguyên tắc
Trộn huyết thanh hoặc nước tiểu + kháng huyết thanh thỏ ( chứa Anti HCG) -> ngưng kết
HCG
Từ lá phôi hợp bào
Glycoprotein
XN
Xuất hiện trong nước tiểu 14 ngày
Đo được trong máu 8-9 ngày sau thụ thai
Dao động
Đạt mức tối đa 10-12 tuần sau khi thụ thai
Giảm xuống ở 16-20 tuần và duy trì mức này đến sanh
Lấy mẫu nước tiểu : buổi sáng mới ngủ dậy
2. Que
Anti HCG chuột
Anti HCG người
Hạt Latex
+ IgG chuột
Vùng ngâm
5. TINH DỊCH ĐỒ
1. Chuẩn bị trước XN
PP lấy tinh dịch
Thủ dâm
Nên
QH ngắt quãng
Thời gian kiêng xuất tinh
2-7 ngày
ĐK bảo quản mẫu
Nhiệt độ
37 oC
Thời gian
30-60p
Lây nhiễm
HIV . HSV. Virus viêm gan
2. Đánh giá mẫu
6. ĐIỆN NÃO ĐỒ
2. Các dạng sóng
>13
Sóng beta
Vùng trán , giảm dần ở thái dương và đỉnh chẩm
Hưng phấn kích thichs
8-13
Sóng alpha
Ưu thế ở vùng chẩm
Nhắm mắt thư giãn
4-8
Sóng theta
Giấc ngủ , bth trẻ dưới 13 tuổi , bất thường người lớn đang tỉnh thức
< 4
Sóng delta
Trẻ <3 t
Gặp trong giấc ngủ sâu ở người lớn
Sóng động kinh
CBBN
Da đầu sạch và khô tóc
Ngừn sử dụng thuốc, an thần ít nhất 3 ngày
Trừ Bn ĐK , cc không cần ngưng
Cơ chế
tâm thất đáp ứng bằng cách tăng độ dày giảm BK buồng tim
18 mmol/l = mg/dL
Glu bth = 70-100 mg/dL
1. Nguyên tắc
F : trán
C : trung tâm
T : Thái dương
P : Đỉnh
O : chẩm
Cấu trúc ĐM vành
ĐMV phải
Ngoại tâm mạc
Nội tâm mạc
( D2, D3, AVF)
ĐMV trái
ĐM liên thất trước
V1, V2-V4,V5
Nhánh mũ
V5,V6,avL, DI
2. Đánh giá mẫu
Cách làm
分支主题
Nhiệt độ 37 oC , trộn lại -> lắc đều 15-30s
Nếu sự ly giải không diễn ra trong 30p -> ghi nhận tiếp tục hóa lỏng
Hút tinh dịch vào trong pi-pét -> cho từng giọt tinh dịch rơi -> QS độ dài mỗi giọt
分支主题
Tốt nhất nên Cân mẫu sau khi thu thập
Cân bằng
Dịch từ túi tinh ( tính kiềm)
Dịch từ TLT ( tính acid)
CB tiêu bản tươi
2 tiêu bản trên cùng 1 lam kính
mỗi tiêu bản
Tinh dịch : mỗi 10 ul
Lam phủ
22 mm x 22 mm
Độ sâu
20 um
Đếm
Tinh trùng tiến tới nhanh và chậm
Tinh trùng bất động
C = tinh trùng/ số hàng x 1 /20x hệ số pha loãng
< 10 tinh trùng
Đếm tất cả 25 ô
Không tìm thấy tt trên tiêu bản
Quay ly tâm 3000 vòng /15p
10-40 tinh trùng
Đếm 10 ô vuông
< 25 tt/ mỗi buồng
C < 5555 tt/ ml
> 40 tinh trùng
Đếm 5 ô vuông
PP
Nhuộm Eosin
Tinh trùng chết
có dầu màu hồng do màng TB bị tổn thương
1000x hoặc 400x
TN HOS
Tinh trùng sồng
Đuôi căn phồng hoặc cuộn lại
Tinh trùng có thể sd được
- Tỷ lệ tinh trùng có hình dạng bất thường tối thiểu 4%
Bình thường
15-60p
Giọt riêng lẻ
kem- trắng đục
>= 1,5 ml
>= 7,2
分支主题
Pha loãng với NaHCO3 để đếm tinh trùng , tối thiểu 50 mL
Sự kết đám ( bất động)
Kết đám không đặc trung
Tinh trùng bất động + X
Sự kết dính ( di động)
di động
Mức độ kết dính
Ít < 10 tinh trùng
TB : 10-50
Lớn > 50
Toàn bộ
Tất cả tinh trùng kết dính
Phân loại độ di động của tinh trùng
Tiến tới nhanh
>= 25 um ( đầu -> 1/2 chiều dài đuôi ) / 1 giây
Tuyến tính hoặc 1 vòng tròn lớn
Tiến tới chậm
5-25um ( đầu -> dưới 1/2 chiều dài đuôi)
Tuyến tính hoặc 1 vòng tròn lớn
Không tiến tới
< 5 um ( nhỏ hơn chiều dài đầu)
Tất cả kiểu CĐ đuôi khác
Di động tại chỗ, đuôi cử động nhẹ nhàng
Bất động
Không cử động
Bình thường
Mật độ tinh trùng
>= 15 x 10^6 tt
Tổng số tinh trùng
= C x V
>= 39 x 10 ^ 6 tt
Bất thường
>60p - > Không có sự ly giải
Giọt dạng sợi dài > 2 cm
分支主题
Đỏ nâu
Sự hiện diện của HC
Vàng nhạt
Kiêng xuất tinh lâu ngày
Màu vàng
BN vàng da hoặc đang dùng thuốc
Trong suốt
Tiền xuất tinh từ các tuyến Cowper
Bất thường
pH < 7,2
Thiếu dịch từ túi tinh hoặc nhiễm bẩn nước tiểu
pH cao ít có giá trị
Do thất thoát Co2
TB không phải tinh trùng
TB BM đường sinh dục
TB tròn
BC
TB mầm chưa trưởng thành
Đầu tinh trùng
Đuôi tinh trùng
Bất thường
Tỷ lệ tinh trùng sống và bất động cao
Gợi ý khiếm khuyết cấu trúc đuôi tinh trùng
Tinh trùng chết và bất động cao
Bệnh lý mào tinh hoặc PƯ MD
Sưu tầm

Sưu tầm
Sưu tầm
Sưu tầm
Sưu tầm
0 Nhận xét
Trang tiếp theo
Được đề xuất cho bạn
Xem thêm